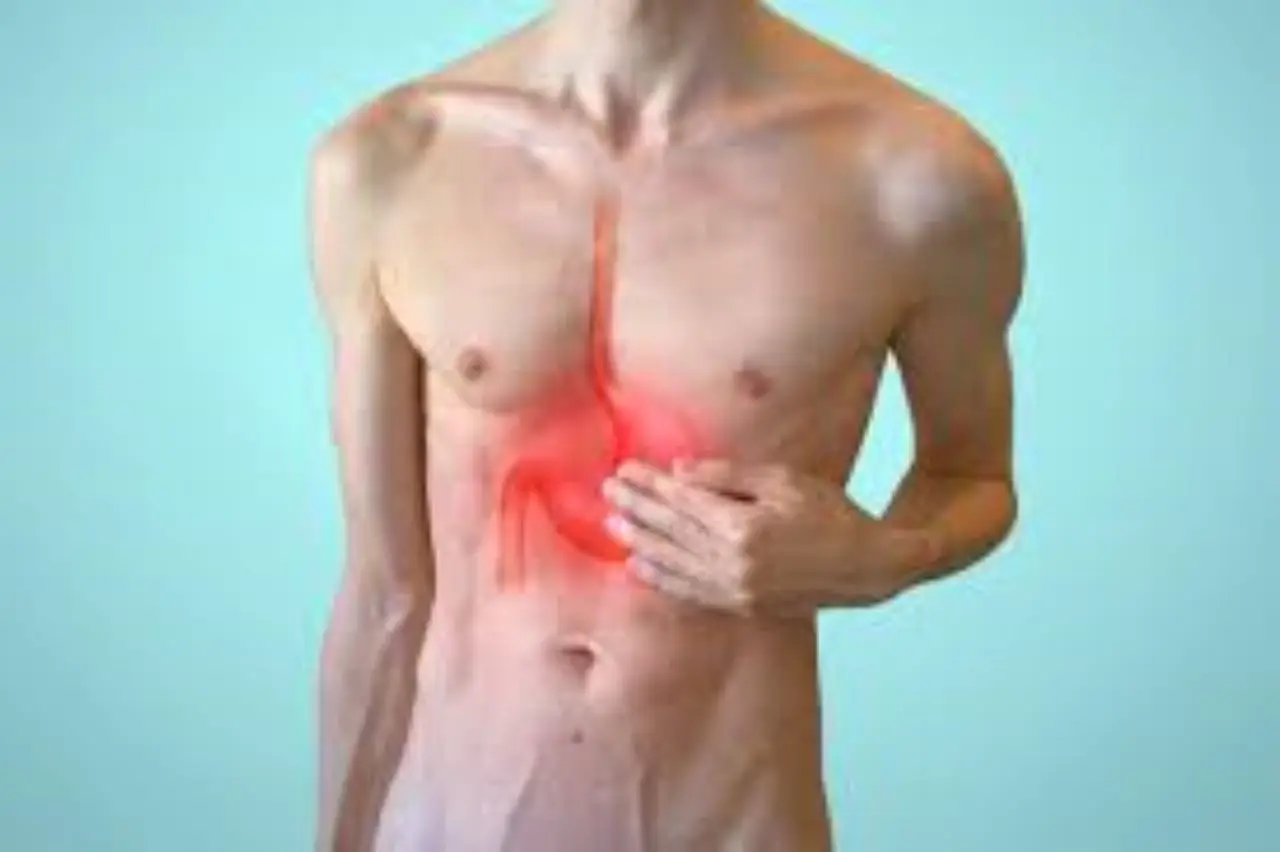
Il dolore gastrico si percepisce prevalentemente nella regione superiore dell’addome, nota in ambito medico come area epigastrica o comunemente chiamata “bocca dello stomaco”. Questa zona si trova tra la base dello sterno e l’ombelico ed è il punto in cui si concentra maggiormente il fastidio in caso di gastrite. Il disturbo può manifestarsi come una sensazione di bruciore, crampi, pressione oppure dolore sordo e persistente, con possibili aggravamenti o attenuazioni in relazione ai pasti e ad alcuni alimenti o bevande. Nei casi acuti, il dolore può sopraggiungere in modo improvviso e con un’intensità significativa, mentre nelle forme croniche i sintomi possono essere più lievi ma costanti o intermittenti.
L’area del dolore: localizzazione e caratteristiche
La sede tipica di insorgenza dei sintomi gastritici è da riconoscere nella parte alta dell’addome, poco sotto la gabbia toracica; in alcuni casi, il dolore può irradiarsi posteriormente verso la schiena o diffondersi ai quadranti addominali vicini. Numerosi pazienti descrivono il fastidio come un bruciore profondo, talvolta associato a pressione o senso di “scavo”, che può accentuarsi a stomaco vuoto o dopo aver mangiato cibi irritanti.
Alcuni riferiscono un dolore che migliora temporaneamente dopo l’assunzione di cibo o di antiacidi, mentre per altri l’ingestione di determinati alimenti può accentuare la sintomatologia, specie quando sono coinvolte zone specifiche del tratto gastrico come il canale pilorico. In condizioni di gastrite acuta il dolore può essere rapido, intenso e talvolta associato ad altri disturbi, mentre nelle forme croniche tende a essere meno evidente ma comunque debilitante nel tempo.
Sintomi correlati e segnali di allarme
Oltre al dolore epigastrico, la gastrite può manifestarsi con una varietà di altri sintomi, spesso correlati a disfunzioni digestive. I più comuni comprendono:
- Nausea, che può insorgere sia a digiuno che dopo i pasti e talvolta culminare nel vomito;
- Vomito, soprattutto nelle forme acute più severe, anche con possibile emissione di materiale limpido o verdastro;
- Dispepsia, ovvero sensazione di digestione difficile, pesantezza e fastidio che permane dopo i pasti;
- Inappetenza e perdita dell’appetito che può tradursi in calo ponderale se la condizione si protrae;
- Sensazione di sazietà precoce, cioè incapacità di consumare normali porzioni di cibo senza avvertire subito pienezza e gonfiore;
- Eruttazioni frequenti e talvolta reflusso acido, con possibile presenza di bruciore retrosternale;
- Crampi addominali e sensazione di tensione;
- Occasionalmente alitosi persistente dovuta a rallentato svuotamento gastrico e fermentazione del cibo nello stomaco.
Talvolta, soprattutto nelle forme croniche o in presenza di lesioni a carico della mucosa, i sintomi possono essere così lievi o aspecifici da passare inosservati (gastrite silente). In questi casi la patologia può evolvere senza disturbi chiaramente avvertibili e comportare, nel tempo, complicanze come ulcera o emorragia, che si manifestano solo tardivamente con segnali d’allarme (presenza di sangue nel vomito o nelle feci, anemia, marcata debolezza).
Cause della gastrite e fattori di rischio
La gastrite, ovvero l’infiammazione della mucosa gastrica, può insorgere a causa di molteplici fattori. La patologia gastritica viene comunemente distinta in gastrite acuta e cronica in base alla durata e all’eziologia:
- Assunzione prolungata di farmaci gastrolesivi come antinfiammatori non steroidei (FANS), aspirina o corticosteroidi;
- Infezione da Helicobacter pylori, un batterio che colonizza la mucosa gastrica ed è tra le principali cause di infiammazione cronica e ulcera gastroduodenale (Helicobacter pylori);
- Consumo eccessivo di alcol e fumo di sigaretta;
- Stati di stress intenso fisico o emotivo, spesso associati a gastrite acuta soprattutto in pazienti ospedalizzati o sottoposti a interventi;
- Diete irritanti, con eccesso di sostanze piccanti, caffè, tè, bevande gassate o zuccherate;
- Disturbi autoimmuni e altre condizioni patologiche sistemiche.
Spesso la combinazione di più fattori predispone all’insorgenza e al mantenimento dell’infiammazione gastrica nel tempo, complicando la diagnosi e la gestione dei sintomi.
Diagnosi e importanza dei controlli specialistici
È fondamentale non sottovalutare qualsiasi disturbo digestivo persistente o ricorrente, anche se di lieve entità. Segnali come dolore epigastrico ricorrente, difficoltà digestive, perdita di peso o presenza di sangue nel vomito/feci richiedono sempre un approfondimento specialistico per escludere patologie più serie.
Gli strumenti diagnostici principali comprendono:
- Analisi del sangue generali e specifiche;
- Test per la presenza di Helicobacter pylori (breath test, esame delle feci o test sierologici);
- Gastroscopia per osservare direttamente la mucosa dello stomaco e, se necessario, eseguire biopsie target;
- Indagini strumentali complementari come l’ecografia addominale o l’endoscopia con videocapsula per casi selezionati.
La diagnosi tempestiva permette di impostare un corretto iter terapeutico che può prevedere modifiche dello stile di vita, eliminazione dei farmaci o alimenti irritanti, terapia antibiotica per eradicare Helicobacter pylori e, nei casi più lievi, l’uso di farmaci antiacidi o protettori della mucosa gastrica.
Prestare attenzione ai sintomi e riferire tempestivamente ogni variazione al proprio medico di fiducia rappresenta la migliore strategia per preservare la salute dello stomaco e prevenire complicanze, anche gravi, quali l’ulcera, l’emorragia gastrica o alterazioni della motilità digestive.